Informe de ADN de Nebula Genomics para la epilepsia
¿La epilepsia es genética? Creamos un informe de ADN basado en un estudio que intentó responder esta pregunta. A continuación puede ver un informe de MUESTRA de ADN. Para obtener su informe de ADN personalizado, compre nuestro Secuenciación del genoma completo !

Información Adicional
¿Qué es la epilepsia? (Parte 1 de ¿La epilepsia es genética?)
La epilepsia, a veces denominada trastorno convulsivo cerebral o trastorno de espasmo cerebral, se refiere a un trastorno cerebral con al menos una convulsión epiléptica que se produce de forma espontánea. Actualmente no existe una causa identificable existente (como una inflamación aguda del cerebro, un derrame cerebral o una lesión cerebral / lesión en la cabeza) o desencadenante (como la abstinencia del alcohol en el caso de una dependencia del alcohol existente o una privación masiva del sueño).
La epilepsia es un trastorno crónico que puede diagnosticarse cuando se producen convulsiones no provocadas con un riesgo reconociblemente alto de recurrencia. El trastorno se caracteriza por convulsiones impredecibles y puede causar otros problemas de salud. También se conoce como una condición de espectro con una amplia gama de tipos de convulsiones y control que varía de persona a persona.
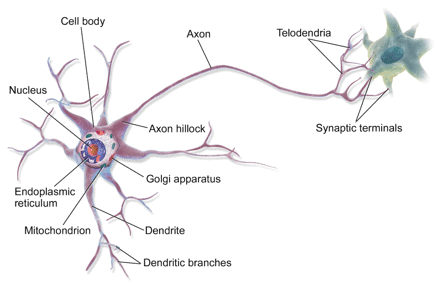
Biológicamente, un ataque epiléptico es una consecuencia de descargas eléctricas síncronas y repentinas de las células nerviosas (grupos de neuronas) en el cerebro, que conducen a movimientos estereotipados involuntarios o trastornos de salud mental. La actividad exacta en el cerebro puede ser única. La ubicación del evento, cómo se propaga, qué parte del cerebro se ve afectado y cuánto tiempo dura, todos tienen efectos profundos.
Para obtener más información, Fundación de la epilepsia (copyright 2020) es una organización sin fines de lucro destinada a ayudar a las personas con epilepsia. Su sitio web está lleno de información y recursos útiles.
Epidemiología (Parte 2 de ¿La epilepsia es genética?)
De acuerdo con la Centros para el Control y la Prevención de Enfermedades , en 2015, el 1,2% de la población de EE. UU. (3,4 millones de personas) tenía epilepsia activa. Este número incluye 3 millones de adultos y 470,000 niños con epilepsia.
Un adulto de 18 años o más tiene epilepsia activa si informa que tiene un historial de epilepsia o trastorno convulsivo diagnosticado por un médico y actualmente está tomando medicamentos para controlarlo y / o ha tenido una o más convulsiones en el último año.
Un niño de 17 años o menos tiene epilepsia activa si su padre o tutor informa que un médico o proveedor de atención médica les ha dicho alguna vez que su hijo tenía epilepsia o trastorno convulsivo y si su hijo actualmente tiene epilepsia o trastorno convulsivo.
La epilepsia afecta tanto a hombres como a mujeres de todas las razas, orígenes étnicos y edades.
Síntomas (Parte 3 de ¿La epilepsia es genética?)
Las convulsiones recurrentes son un sello distintivo de la epilepsia. Los síntomas de las convulsiones pueden variar mucho entre las personas, aunque la mayoría de los pacientes que viven con epilepsia tienden a tener los mismos tipos de convulsiones. Por lo general, para ser diagnosticado como epilepsia, una persona tiene al menos dos convulsiones no provocadas.
Mayo Clinic toma nota de los síntomas más comunes de las convulsiones:
- Confusión temporal
- Un hechizo de mirada
- Movimientos espasmódicos incontrolables de brazos y piernas
- Pérdida de conciencia o conciencia.
- Síntomas psíquicos como miedo, ansiedad o deja vu
Las formas de epilepsia pueden aparecer como uno de dos tipos de convulsiones, focales o generalizadas.
Convulsiones focales
Las convulsiones focales se originan en una parte del cerebro. Pueden ocurrir sin pérdida del conocimiento, donde el paciente experimenta emociones alteradas o cambia la apariencia, el olor, el tacto, el sabor o el sonido de las cosas. También pueden experimentar sacudidas involuntarias de una parte del cuerpo, como un brazo o una pierna, y síntomas sensoriales espontáneos como hormigueo, mareos y luces intermitentes. Las convulsiones focales también pueden ocurrir con un deterioro de la conciencia en el que el individuo pierde el conocimiento o se comporta de manera extraña con su entorno, como mirar fijamente sin comprender.
Convulsiones generalizadas
Las convulsiones generalizadas afectan a todo el cerebro. Se clasifican en seis categorías:
- Las convulsiones de ausencia a menudo ocurren en niños y se caracterizan por mirar fijamente al vacío o movimientos corporales sutiles como parpadear o relamerse los labios.
- Las convulsiones tónicas provocan rigidez de los músculos.
- Las convulsiones atónicas provocan una pérdida del control de los músculos, lo que puede provocar un colapso repentino o una caída.
- Las convulsiones clónicas se asocian con movimientos musculares espasmódicos repetidos o rítmicos. Estas convulsiones suelen afectar el cuello, la cara y los brazos.
- Las convulsiones mioclónicas suelen aparecer como sacudidas o contracciones repentinas y breves de los brazos y las piernas.
- Las convulsiones tónico-clónicas son el tipo más dramático de convulsión epiléptica y pueden causar una pérdida abrupta del conocimiento, rigidez y temblores corporales y, a veces, pérdida del control de la vejiga o morderse la lengua.
Para algunos pacientes, el riesgo de muerte súbita inesperada en la epilepsia (SUDEP) es una preocupación. La muerte ocurre sin ninguna otra causa subyacente y normalmente ocurre inmediatamente después de la ocurrencia de una convulsión.
Causas de la epilepsia (Parte 4 de ¿La epilepsia es genética?)
Aunque el conocimiento sobre el desarrollo de la epilepsia ha aumentado significativamente en las últimas décadas, aún se desconoce mucho. La aparición de ataques epilépticos es causada por la sobreexcitabilidad de las células nerviosas y la actividad eléctrica cerebral anormal de conjuntos de células nerviosas más grandes. Por tanto, se supone que un desequilibrio de excitación e inhibición en estas redes neuronales conduce a ataques epilépticos. Aproximadamente 3 de cada 10 personas tienen un cambio en la estructura de sus cerebros que causa las tormentas eléctricas de las convulsiones.
El aumento de la excitación o la disminución de la inhibición de las células cerebrales puede deberse tanto a cambios en las propiedades de la membrana de las células nerviosas estimulantes como a la transmisión de la excitación de una célula nerviosa a otra por neurotransmisores. Por ejemplo, los defectos en los canales iónicos para los iones de sodio y calcio pueden participar en la generación y propagación de descargas de convulsiones.

A menudo, la causa de las convulsiones se asocia con la edad del paciente. La Fundación de la Epilepsia resume lo que desencadena las convulsiones en pacientes de distintas edades:
Los recién nacidos pueden tener convulsiones debido a factores prenatales como malformaciones cerebrales, falta de oxígeno durante el parto, niveles bajos de azúcar en sangre, calcio en sangre, magnesio en sangre u otros problemas de electrolitos, errores innatos del metabolismo, hemorragia intracraneal y uso de drogas por parte de la madre. Los bebés y los niños son más susceptibles a la fiebre, los tumores cerebrales (rara vez) o las infecciones (cicatrices en el cerebro).
Las convulsiones en niños y adultos jóvenes son causadas con mayor frecuencia por afecciones congénitas (síndrome de Down; síndrome de Angelman; esclerosis tuberosa y neurofibromatosis), factores genéticos, enfermedad cerebral progresiva (rara) o traumatismo craneal. El daño cerebral puede ocurrir a cualquier edad, pero es más frecuente y grave en adultos jóvenes. En las personas mayores, lo más probable es que la causa sea un accidente cerebrovascular, la enfermedad de Alzheimer o un trauma.
¿Es la epilepsia genética?
Algunos tipos de epilepsia tienden a ser hereditarios. No todas las epilepsias debidas a una causa genética son epilepsia hereditaria. Otros tipos pueden deberse a cambios genéticos heredados o que ocurrieron por primera vez en un individuo. En tales casos, es posible que no haya antecedentes familiares de epilepsia.
Si una persona tiene un familiar cercano con epilepsia, el riesgo de que desarrolle el trastorno a los 40 años es menos de 1 en 20 aunque existe un mayor riesgo de epilepsia si el familiar de primer grado tiene una epilepsia generalizada en lugar de una epilepsia focal.
Los primeros genes relacionados con la epilepsia se identificaron a fines de la década de 1990. Los avances en la secuenciación del ADN ahora han identificado cientos de genes que desempeñan un papel en la epilepsia.
Algunos de estos genes asociados con el trastorno de epilepsia incluyen ALDH7A4, DEPDC5, EPM2A, GABARG2, GRIN2A, KCNQ2, LGI1, PCDH19, POLG, SCN1A y STXBP1.
Además, la epilepsia también puede ocurrir en enfermedades que se basan en un cambio en la estructura genética. En estos casos, la convulsión es solo un síntoma de la enfermedad. Algunos ejemplos son la esclerosis tuberosa o el síndrome de Angelman.
Diagnóstico (Parte 5 de ¿La epilepsia es genética?)
Para diagnóstico , se toma el historial médico de las personas que han tenido una convulsión. Los médicos tratan de entender si el evento fue en realidad una convulsión real, si fue una convulsión, si fue causada por la epilepsia y el tipo de convulsiones que están ocurriendo.
También se les pregunta a los pacientes sobre antecedentes familiares de epilepsia, otras enfermedades del sistema nervioso y enfermedades previas que pueden causar epilepsia sintomática. Estos incluyen trastornos y un mayor riesgo para las mujeres con epilepsia durante el embarazo, problemas durante el parto que provocan deficiencia de oxígeno, accidentes con traumatismos craneoencefálicos (afecciones cerebrales) o enfermedades inflamatorias del sistema nervioso central.
A esto le sigue un examen físico, especialmente del sistema nervioso, con examen de la fuerza, la sensibilidad (sensibilidad), los reflejos, la función de los nervios craneales, el equilibrio y la coordinación.
Los análisis de sangre también se utilizan para identificar posibles causas de ataques epilépticos sintomáticos (como hipoglucemia o deficiencia de minerales). También examinan signos de disfunción renal o hepática y otros problemas comunes. Se puede usar una punción lumbar (a veces llamada punción lumbar) para descartar infecciones, como meningitis y encefalitis, y se puede usar una prueba de toxicología para buscar toxinas.
Por lo general, se realiza un electroencefalograma. Las imágenes suelen ser parte de los diagnósticos de rutina, mientras que los procedimientos más especializados se reservan para preguntas especiales.
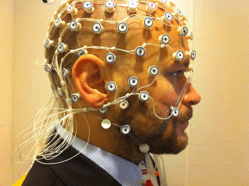
Electroencefalograma (EEG)
Ésta es la prueba más común para la epilepsia. Una computadora registra los patrones eléctricos del cerebro del paciente. Si tiene epilepsia, el EEG puede mostrar picos u ondas anormales en los patrones de actividad eléctrica del cerebro. Desafortunadamente, esta prueba no siempre es concluyente porque muchas personas con epilepsia tienen EEG normales entre convulsiones.
Pruebas de imagen
Una resonancia magnética y una tomografía computarizada son pruebas de imágenes que le permiten al médico observar el cerebro. Las exploraciones pueden mostrar tejido cicatricial, tumores o problemas estructurales en el cerebro que pueden causar convulsiones o epilepsia. Es posible que las pruebas de imágenes no se realicen después de una primera convulsión, pero se recomiendan en muchas situaciones, como después de una lesión en la cabeza.
Tratamiento (Parte 6 de ¿La epilepsia es genética?)
El tratamiento inicialmente consiste en la administración de fármacos inhibidores de las convulsiones (anticonvulsivos). En los casos de epilepsia resistentes a la terapia, también se utilizan otros métodos, como la cirugía de la epilepsia. La epilepsia tiene una variedad de efectos en la vida diaria de la persona afectada (como la idoneidad para determinadas profesiones o la conducción de un automóvil), que también deben tenerse en cuenta en el tratamiento.
Medicamentos
La mayoría de las personas pueden reducir la frecuencia y la gravedad de las convulsiones con medicamentos antieplípticos y algunas personas ven una parada completa de las convulsiones. Muchas personas pueden eventualmente suspender la medicación en ausencia de síntomas. Siempre debe consultar a su médico antes de suspender cualquier medicamento. Por lo general, los medicamentos para la epilepsia se inician en dosis bajas y se aumentan gradualmente.
Debe notificar a su médico de inmediato si nota nuevos o mayores sentimientos de depresión, pensamientos suicidas o cambios inusuales en su estado de ánimo o comportamiento. Informe a su médico si tiene migrañas, ya que pueden recetarle uno de los medicamentos antiepilépticos que pueden prevenir sus migrañas y tratar la epilepsia.
Algo comun efectos secundarios incluir:
- Fatiga
- Mareo
- Aumento de peso
- Pérdida de densidad ósea
- Erupciones en la piel
- Pérdida de coordinación
- Problemas del habla
- Problemas de memoria y pensamiento
Los efectos secundarios más graves pero raros incluyen:
- Depresión
- Pensamientos y comportamientos suicidas
- Erupción grave
- Inflamación de ciertos órganos, como el hígado.
En muchos casos, estos medicamentos son muy efectivos y los pacientes ya no sufren convulsiones.
Cirugía
Cuando los medicamentos no proporcionan un control adecuado de las convulsiones, la cirugía puede ser una opción. En esta cirugía, un cirujano extirpa el área del cerebro que está causando convulsiones.
Puede ser candidato para la cirugía si las convulsiones se originan en un área pequeña y bien definida de su cerebro y el área del cerebro que se va a operar no interfiere con funciones vitales como el habla, el lenguaje, la función motora, la visión o audiencia.
A menudo, los pacientes que se someten a una cirugía pueden tomar una cantidad reducida de medicamentos. En una pequeña cantidad de casos, la cirugía para la epilepsia puede causar complicaciones, como alterar permanentemente sus capacidades cognitivas.
Terapias alternativas
Se han utilizado otras terapias potenciales para tratar las convulsiones con diversos grados de éxito. Estas opciones incluyen:
- Estimulación del nervio vago (un dispositivo similar a un marcapasos)
- Dieta cetogénica (debe consultar a un médico si usted o su hijo están considerando una dieta cetogénica, ya que el paciente puede sufrir desnutrición si no come adecuadamente. Lo mejor es la supervisión de un nutricionista)
- Estimulación cerebral profunda (electrodos implantados en el cerebro)
El Instituto Nacional de Trastornos Neuorológicos y Accidentes Cerebrovasculares de los Estados Unidos tiene muchos recursos para los pacientes, así como Centro para el Control y la Prevención de Enfermedades.
Si te gustó este artículo, deberías consultar nuestras otras publicaciones en el Biblioteca de investigación de nebulosa !
